![]()
ウロギネセンター
 診療内容
診療内容 主な対象疾患
主な対象疾患 外来担当・スタッフ紹介
外来担当・スタッフ紹介
-
診療内容
ウロギネセンターは、女性骨盤底疾患である骨盤臓器脱や尿失禁を主に取り扱っています。
当院の産婦人科部長は日本でも数少ない骨盤臓器脱治療の担当医です。30年以上の診療経験と豊富な手術件数があり、的確な治療方法を患者さんと一緒に考え、安全で、精度の高い治療をめざします。ウロギネコロジーとは
ウロギネコロジーとは、英語で「Urogynecology」と書き、ウロ(Urology:泌尿器科)、ギネ(Gynecology:婦人科)を合わせた造語で、泌尿器科と産婦人科の境界領域にある病気に関する診療科をいい、女性の骨盤底のさまざまな疾患を対象としています。
具体的な疾患は以下の通りです。
・膣から子宮、膀胱、直腸などが脱出する骨盤臓器脱疾患
・頻尿・尿漏れ・排尿困難などの排尿に関わる疾患
・人前でおならがでてしまう、あるいは便がもれるなどの肛門機能に関わる疾患
3つともQOL疾患(quality of life、日常生活の質を損なう病気)の代表的なものです。
このような骨盤底疾患は加齢とともに頻度が増加しますので、超高齢化社会に入り、この分野の重要性が増しています。
当院では、平成24年11月から「ウロギネセンター」を開設し、積極的に治療に取り組んでおります。このような症状でお悩みの方は、ぜひ一度ご相談ください。 -
骨盤臓器脱
骨盤臓器脱とは
女性の骨盤内にある子宮、膀胱、直腸などが本来の位置から下垂して腟から脱出してくる疾患です。子宮を支える靭帯組織のはたらきが弱くなり子宮が下垂脱出する場合は子宮脱といいます。膀胱と腟の間にあって膀胱を支えてきた強固な組織が加齢により弱くなって膀胱と腟壁とが一体となって下垂脱出する場合は膀胱瘤(ぼうこうりゅう)といいます。その他腸瘤(ちょうりゅう)、直腸瘤(ちょくちょうりゅう)などがあり、骨盤臓器脱はそれらの総称です。以前は「性器脱」といわれていましたが現在は海外での名称pelvic organ prolapse(POP)に対応する名称として「骨盤臓器脱」が用いられています。高齢婦人に多く発症するため超高齢社会にはいり高齢女性人口がいちじるしく増加している日本では重要な疾患です。しかし疾患自体が社会でひろく認知されていないこと、年齢によるため仕方がないとあきらめて受診されない方が多いことから、まだまだ多くの患者さんが悩みを一人でかかえている状況です。
当科では20年以上の骨盤臓器脱治療経験をもつ医師が、より適切・安全な治療をめざして骨盤臓器脱診療に取り組んでいます。以下に骨盤臓器脱について概説します。症状に心当たりの方や、治療について相談希望の方は受診ください。骨盤臓器脱の種類には
骨盤臓器脱には下垂脱出している臓器により①子宮脱、②膀胱瘤、③直腸瘤、④腸瘤、⑤腟断端脱などの種類があります。患者さんによっては子宮脱と膀胱瘤が同時に見られる場合や、膀胱瘤がおもで軽度の子宮脱を伴う場合など、その症状・脱出程度・脱出部位は様々です。したがって下垂脱出の状況に応じた治療法が選択されることになります。
骨盤臓器脱の発症には人種間の差が報告されています。日本人女性では膀胱瘤が多くみられます。次いで子宮脱に膀胱瘤を併存していることが多いです。直腸瘤が単独でみられることは多くありません。骨盤臓器脱の症状とは
骨盤臓器脱の症状としては、脱出の程度に応じて腟に何かがはさまった違和感、圧迫される違和感があります。朝起きたときは脱出がおさまっていますが、家事、外出など立って活動していると腟からの脱出が強まり違和感が出てきます。
排尿に関しては、尿がちかい、尿の勢いが弱い、残尿感などの症状がみられます。排便についても、便意があるのにスムーズに便が出ない、排便するとき脱出している部分を指で押し込むなどの症状がみられます。子宮口が常に脱出していると下着にこすれて出血を生じるなど不快な症状がみられます。脱出症状が進行すると違和感が増すため外出を控える、スポーツをやめるなど日常活動に制約が多くなり、気分が滅入るなど心理的にも影響をおよぼし、「生活の質」(クウォリティオブライフ、QOL)が低下します。骨盤臓器脱の原因とは
骨盤臓器脱の原因として最も大きな要因は経腟分娩です。
日常生活で仕事をする、歩く、走るなどの身体をおこして活動しているとき、内臓の重みを含めて強い圧力が絶えず骨盤に向かっています。持続的な圧力は骨盤の一番低い部分(骨盤底といいます)に集中します。女性の骨盤底には肛門挙筋をはじめとする骨盤底筋群やそれら筋群の表面には固いシート状の内骨盤筋膜と呼ばれる線維の多い構造があり内臓の圧力を支えています。
ところが出産のとき直径10cm近い赤ちゃんの頭部、体が産道(腟)を通過しますが、このとき産道となる子宮頸管、腟、腟周囲の支持組織、骨盤底筋は押し広げられ、圧迫され、少なからずダメージを受けます。筋肉などのダメージのほか抹消神経も過剰に引き延ばされて損傷することも報告されています。
分娩でダメージを受けている場合には、加齢にともない骨盤底をささえる組織構造がしだいに弱くなるにしたがい骨盤臓器脱が発症します。
高度の肥満、慢性の便秘、慢性の咳をともなう呼吸器疾患があると、骨盤底に加わる腹圧負荷が増大することから骨盤臓器脱発症リスクが高まります。最近では介護の負担から骨盤臓器脱が発症することが増えています。
遺伝的な要因すなわち、近い血縁、母あるいは姉妹に骨盤臓器脱があればその発症リスクが高くなるとの報告もあります。骨盤臓器脱の種類(おもなもの)
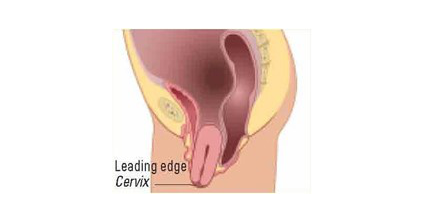
子宮脱
子宮(下端~子宮全体)が腟外に脱出した状態を子宮脱といいます。子宮全体が本来の位置から下垂して脱出している場合と、子宮下部(子宮頸部といいます)が著しく延長した結果子宮の先端部位が腟外に脱出している場合など様々な状態があります。
子宮頸部と膀胱とは一部密に接合しているため、子宮の下垂脱出が顕著なときは膀胱も同時に下垂してきます。子宮頸部は腟入口の部位にくらべ固い組織なので脱出すると強い違和感が生じます。
子宮の先端が下着にこすれて出血することがあります。尿道を圧迫すると尿の勢いが低下するなどの排尿症状もみられます。
図は子宮脱を示します。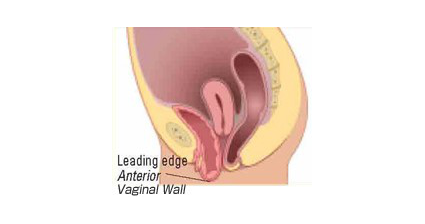
膀胱瘤
膀胱が腟壁におおわれて腟口から脱出した状態を膀胱瘤といいます。膀胱内に尿がたくさんたまると大きく脱出します。入浴時にやわらかく触れて気づかれることもあります。膀胱と腟の間にあって膀胱をささえる役割をはたしている恥頸筋膜(ちけいきんまく)とよばれる強固な支持組織構造が弱くなって膀胱瘤を発症することが多いです。
膀胱瘤の初期には尿道の支えがゆるんで咳・くしゃみ、運動で尿もれする腹圧性尿失禁症状がみられることがあります。
膀胱瘤が進行して膀胱の脱出が高度になると、腟口を膀胱瘤が塞ぐため尿道が圧迫されて腹圧での尿もれは減少してむしろ尿が出にくい、尿の勢いがないといった排尿の症状が出現します。ほかに頻尿症状、残尿感などの排尿後症状、トイレが間に合わず尿もれする切迫性尿失禁症状がみられることがあります。
図は膀胱瘤です。骨盤臓器脱のなかではもっとも多いものです。脱出が強いと頻尿症状と排尿困難症状がみられます。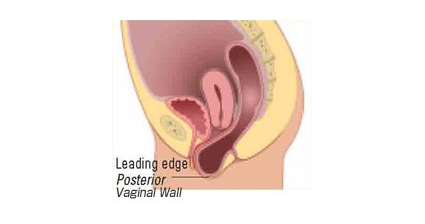
直腸瘤
腟入口と肛門は3-4cm離れていますが、肛門から4-5cm奥にはいった直腸の壁と腟壁とはわずかな脂肪の層で隔てられているだけで接近しています。健全な状態では腟と直腸との間に線維に富んだ強固な組織(直腸腟筋膜といいます)が介在し、直腸が腟側に膨らむのをふせいでいます。この直腸腟筋膜が弱まった状態にある場合、直腸内に便がたまると直腸が腟側に膨れて脱出します。直腸が腟壁とともに腟外に膨隆・脱出する状態を直腸瘤といいます。
直腸瘤が高度となるとこの膨らんだ部分に便がたまり、排便時いきみをかけても腹圧はこの膨らんだ部分に作用するのみでうまく排便されないことがあります。便秘になりやすく、便秘になると一層強くいきむので直腸瘤の脱出がさらに強まるという悪循環になってしまいます。
図は直腸瘤を示します。一見すると膀胱瘤と似ていますが脱出しているのは腟の後壁です。便がたまると大きく膨れてきます。腸瘤・腟断端脱
腟の最奥部の腟壁がゆるんで脱出する場合は腸瘤、子宮筋腫などの理由で子宮を摘出したあとに腟のもっとも奥の部分(子宮を切断した個所)が脱出するものを腟断端脱といいます。腟断端脱の場合子宮を摘出しているのに何か腟外にでてくるはずがないなど誤解をもたれることがありますが、腟断端もその支えが緩んでいれば脱出することがあります。骨盤臓器脱の治療(体操から手術まで)
骨盤底筋体操(骨盤底筋訓練)
弱まった骨盤底筋の収縮力を高める体操を毎日一定回数おこない3か月間継続します。骨盤臓器脱の初期の場合には有効であり症状の改善または進行を抑える効果があります。また腹圧性尿失禁症状の改善にも有効とされています。
体操の方法には仰向けになっておこなう、立ってつま先立ちでおこなう、椅子に座っておこなう方法があります。腟、肛門の周辺をすぼめるように骨盤の筋肉を締める運動を繰り返します。椅子に浅く腰掛けて両側大腿を強く寄せ付けながらつま先を立てる動作で骨盤底筋収縮のコツをつかむのがポイントです。しかし短期間の運動で効果は期待できませんので100回/日を目標に継続しておこなう必要があります。運動の効果には個人差がありますが、骨盤底筋体操自体には副作用はありませんので一度は試みてもよいでしょう。
腟リングペッサリー
直径が約5.5cmから9cmの大きさのドーナツリング状の腟内挿入器具を腟リングペッサリーといいます。日本では塩化ビニル製のものがひろく使用されています。リングの穴の部分に子宮の先端が入るように腟内に挿入します。適合したサイズの腟リングペッサリーが正しい位置に挿入されている場合には子宮の位置をささえ、その脱出を防止できます。一般的に挿入の違和感はないのですが、中には疼痛、違和感、早期脱出など不具合もみられます。長期間(3か月間以上)挿入したままだと腟の炎症を生じ帯下(おりもの)が増え、出血を生じ、腟壁に傷がつくというトラブルもありますので、定期的なチェックが必要です。
一般に使用されているのは塩化ビニルでつくられたリングです。さまざまなサイズがあり、患者さんの腟の大きさに適合したサイズのリングを使用します。手術治療(骨盤臓器脱の基本的治療)
従来からの手術治療
骨盤臓器脱は経腟分娩を経験した高齢女性には起こりうる疾患ですので紀元前から骨盤臓器脱治療が行われていたとの記載が見られます。
手術治療は19世紀後半から実施されています。1940年代から実施され、現在も多くの施設でおこなわれている方法です。子宮の脱出がおもな症状であるときは有用とされています。手術は腟側から実施します。当科では、まず子宮を摘出したのち、腟の断端部を骨盤の奥の組織に縫合して吊り上げます。
緩んだ腟壁は一部切除して縫い縮める方法を実施しています。(子宮脱手術:VH術式)
子宮頸管の延長脱出がおもな症状であれば、延長した部分のみ切断して、残った子宮が挙上支持されるように手術操作をおこない必要に応じて腟壁の部分切除・縫縮をおこなうことがあります。(マンチェスター手術)
脱出が高度であり、高齢の方の場合には子宮を摘出して腟を閉じてしまう手術法(腟式子宮全摘術+全腟壁切除+全腟閉鎖手術)があります。
軽症の膀胱瘤、軽症の直腸瘤には緩んだ腟壁を一部切除して縫縮する手術法があります。メッシュを用いた手術(TVM手術)
日本女性に多いのは前腟壁がゆるんで膀胱が脱出してくる膀胱瘤です。膀胱瘤に子宮脱が様々な程度で併存していることが多いです。膀胱瘤と直腸瘤にも共通しているのが、腟壁直下にある腟筋膜が緩んで脱出しているという点です。腟壁の弛緩が顕著である場合には何らかの方法で補強して修復する必要があります。従来の方法では再発が多くみられ治療に難渋していました。そのような腟壁弛緩症例の手術目的で開発された合成メッシュ(2019年5月からは国産のPTFEメッシュORIHIMEを使用しています)をもちいた治療方法を経腟メッシュ手術(TVM手術)といいます。
膀胱瘤では前腟壁を切開して腟壁と膀胱の間を剥離してメッシュを挿入補強します。直腸瘤には後腟壁と直腸との間を剥離してメッシュを挿入補強します。挿入されたメッシュの一部を骨盤内の定められた部位に固定してメッシュの位置がずれないようにします。また、メッシュには過度の緊張がかからないように置かれます。このTVM手術が画期的であったのは子宮を摘出することなく腟、子宮を本来の自然な位置に復帰させる点です。術後の排尿のトラブルも少なく手術翌日には歩行可能で術後の回復は速やかです。挿入されたメッシュの強度は永続しますので従来法に比較して再発のリスクが少ない優れた方法です。当科では骨盤臓器脱の患者さんの中でも膀胱瘤の割合が多いため、手術の約7割がTVM手術となっています。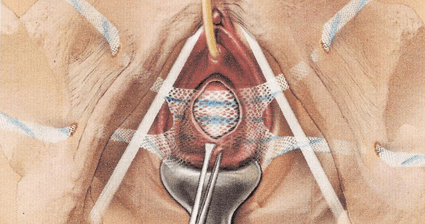 骨盤臓器脱に対するメッシュ手術は1990年代からフランス、イタリアの医師らによりはじめられ、メッシュ素材、形状、挿入部位の検討がおこなわれました。外科ではそけいヘルニアでメッシュ手術が導入され現在はほぼ100%がポリプロピレンメッシュ手術となっています。経腟的メッシュ手術に関して米国では2011年以降メッシュ手術を控える動きがあります。これは米国において安易にメッシュ手術が広まり医療裁判事例が頻発したためです。しかし、腟壁が緩んだ場合にメッシュ手術での治療成績が良好であることは明らかです。日本では正しくメッシュ手術が実施されており、米国とは事情が異なります。
骨盤臓器脱に対するメッシュ手術は1990年代からフランス、イタリアの医師らによりはじめられ、メッシュ素材、形状、挿入部位の検討がおこなわれました。外科ではそけいヘルニアでメッシュ手術が導入され現在はほぼ100%がポリプロピレンメッシュ手術となっています。経腟的メッシュ手術に関して米国では2011年以降メッシュ手術を控える動きがあります。これは米国において安易にメッシュ手術が広まり医療裁判事例が頻発したためです。しかし、腟壁が緩んだ場合にメッシュ手術での治療成績が良好であることは明らかです。日本では正しくメッシュ手術が実施されており、米国とは事情が異なります。
図は前腟壁と膀胱との間にメッシュが挿入された様子を示しています。軽度~中等度の子宮脱と膀胱瘤が同時に生じているときも、メッシュ手術を工夫することで、子宮を摘出することなく脱出した子宮、膀胱をもとに戻すことが可能となっています。腹腔鏡手術LSC
若年婦人で性交機会がある場合には性機能を優先するという目的から腟壁にメスを入れずに腹腔鏡での手術も考慮選択されることがあります。他の腹腔鏡手術と同様に臍、下腹部にちいさな孔を開けて専用の器具を腹壁に挿入し手術を実施します。基本的に子宮はその2/3を摘出して回収し、残った子宮頸部にメッシュを縫い付けてその反対側メッシュ端を骨盤背側(仙骨岬角)に縫合固定して子宮頸部を挙上・固定します。膀胱瘤が併存しているときは膀胱と腟の間を剥離してメッシュの一部を挿入固定します。直腸瘤が併存していれば直腸と腟の間を剥離してメッシュを骨盤底筋に縫合します。手術操作が複雑で時間がかかる点、手術中の極端な頭低位姿勢などクリアしなければならないことがありますが対象をえらんで実施しています。骨盤臓器脱手術の入院手術から退院まで
 手術が決まったときは手術予定日の約1か月前に術前検査をおこないます。心電図、胸部レントゲン検査、呼吸機能検査、血液一般検査、検尿検査、血糖検査、感染症検査等です。
手術が決まったときは手術予定日の約1か月前に術前検査をおこないます。心電図、胸部レントゲン検査、呼吸機能検査、血液一般検査、検尿検査、血糖検査、感染症検査等です。
検査に異常があれば対応した追加検査が実施されます。必要に応じて関連診療科の受診をしていただきます。
手術の1~2週間前に手術の説明をおこないます。患者さんと家族の方同伴で実施します。手術内容、麻酔方法、手術合併症などご説明します。
基本的に手術前日午前中に入院となります。当日朝主治医が体調について質問します。
手術当日朝食後は絶食、午後に手術室入室です。
手術終了後は病室に戻ります。
手術翌日の状態を確認後、午後から病棟内歩行可となり流動食がはじまります。食事内容は2食毎に流動食→3分粥→5分粥→全粥→普通食と変わります。
2日目手術創部のチェックが行われます。
3日目膀胱内留置カテーテルを抜去します。
6日目退院前の診察と退院に向けて説明が行われます。
術後7日目退院です。
退院後は約1か月後、3か月後、半年後、1年後、2年後、3年後の経過観察予定です。尿失禁
尿失禁とは自分の意志と関係なく(尿をとめようと思っても)尿もれがおこることをいいます。尿失禁症状は実は多くの女性が悩んでいます。40歳から50歳台の女性の半数に尿失禁があるとする報告もあります。20歳台の若い女性でのアンケート調査でも20%に尿漏れがあるとする報告もあるくらいです。しかし尿もれがあると外出を控える、好きなスポーツをやめるなど日常生活にも影響をおよぼすことになります。
普通に家庭で生活をされている女性(家事、買い物、外出など)にみられる尿失禁は大きく2つに分けることが出来ます。約半数の方に咳やくしゃみ、運動での腹圧がかかった時の尿もれを生じる「腹圧性尿失禁」と、4分の1の方に急におこる強い尿意をがまんできずに尿もれする「切迫性尿失禁」です。残りの4分の1の方は腹圧性尿失禁と切迫性尿失禁の両方の症状がみられます。腹圧性尿失禁
 咳やくしゃみ、走ったり、運動したりしてお腹に力がはいったときに尿がもれてしまうタイプの尿失禁です。原因は尿道の支えが弱くなった結果、尿道が下側にずれてしまい尿もれする場合、膀胱と尿道との境界部分にある尿道を締め付ける筋肉のはたらきが低下して尿もれする場合が考えられています。
咳やくしゃみ、走ったり、運動したりしてお腹に力がはいったときに尿がもれてしまうタイプの尿失禁です。原因は尿道の支えが弱くなった結果、尿道が下側にずれてしまい尿もれする場合、膀胱と尿道との境界部分にある尿道を締め付ける筋肉のはたらきが低下して尿もれする場合が考えられています。
症状の初期には骨盤底筋訓練が推奨されます。しかし体操が無効の場合、尿漏れの程度が強い場合には手術治療が選択されます。
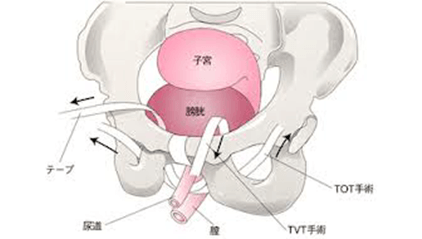
手術治療はポリプロピレンのメッシュテープ(幅1cm)を尿道の下に挿入して尿道をささえるようにします。この手術は中部尿道スリング手術MUSといい、TVT手術とTOT手術の2つの方法があります。いずれも腟からの手術であり短時間で終了します。当科では手術当日午前中入院で午後の手術としています。脊椎麻酔(背中から脊髄神経があるクモ膜下腔に麻酔薬を注入します)で手術を実施していますので基本的に手術翌日の退院(1泊2日)となります。切迫性尿失禁と過活動膀胱
急につよい尿意がでてトイレが間に合わずに尿がもれてしまうタイプの尿失禁です。トイレのことを考えたり、水仕事をしているとき、尿をがまんしつつ家にたどり着いたときなど思わず尿がもれてしまうという症状がみられます。急におこる強い尿意を尿意切迫症状といいます。1週間に一回以上尿意切迫症状がみられるときは過活動膀胱が疑われます。過活動膀胱は膀胱の過敏性がたかまっていて膀胱の筋肉が収縮してしまう状態です。
過活動膀胱の治療には抗コリン剤がまず使用されます。抗コリン剤が無効である場合、抗コリン剤の副作用(口が渇くなど)が強いときはβ刺激剤が使用されます。骨盤底筋訓練も有用といわれていますのでこころみてよいでしょう。治療実績
手術症例
2016年 2017年 2018年 2019年 2020年 骨盤臓器脱手術 TVM手術 138件 164件 156件 174件 198件 従来法手術(NTR) 44件 39件 33件 40件 31件 仙骨固定(LSC) 2件 4件 8件 9件 5件 その他 7件 6件 5件 0件 1件 尿失禁手術 TVT手術 26件 28件 26件 23件 9件 TOT手術 0件 1件 1件 0件 1件 便失禁手術 0件 0件 1件 0件 1件 膣ろう手術 1件 0件 0件 0件 0件 -
外来担当・スタッフ紹介
スタッフ紹介
氏名 役職 専門分野 所属学会・資格など 草西 洋 参与
産婦人科部長骨盤底手術
(骨盤臓器脱、尿失禁、便失禁)
腟式手術
腹腔鏡手術
医学博士
日本産科婦人科学会(専門医・指導医)
日本女性骨盤底医学会(幹事)
日本骨盤臓器脱手術学会(理事)
日本産婦人科手術学会
日本産科婦人科内視鏡学会
日本女性医学学会
井川 洋 部長 骨盤臓器脱
子宮内膜症
腹腔鏡下手術
子宮鏡下手術医学博士
母体保護法指定医
日本産科婦人科学会(専門医)
日本産婦人科乳腺医学会(乳房疾患認定医)
日本産婦人科内視鏡学会
日本産婦人科手術学会
日本女性骨盤底医学会
日本エンドメトリオーシス学会牧志 綾 医長 産婦人科一般 日本産科婦人科学会(専門医)
日本周産期・新生児医学会(周産期母体・胎児専門医)
日本女性骨盤底医学会
日本骨盤臓器脱手術学会
母体保護法指定医外来担当一覧表(産婦人科)
月曜日 火曜日 水曜日 木曜日 金曜日 草西(予約紹介) 牧志(予約紹介) 草西(予約紹介) 井川(予約紹介) 井川(予約紹介) 井川 草西 井川 担当医 牧志